
22 Jan Opioïde pijnmedicatie ongeacht dosering en gebruiksduur ambulant afbouwen

Opioïde pijnmedicatie ongeacht dosering en gebruiksduur ambulant afbouwen
Bron: artikel is afkomstig van solk.nl
In Nederland blijkt er de afgelopen jaren een verdrievoudiging te zijn van het aantal gebruikers van oxycodon (zie figuur 1). Deze voorschriften vinden plaats voor allerlei indicaties , zoals bij kanker of acute pijn na een operatie. Ook veel patiënten met chronische pijn krijgen oxycodon voorgeschreven.
Figuur 1: Ontwikkeling van het aantal gebruikers van sterkwerkende opioïden (2008–2015). Bron: Stichting Farmaceutische Kengetallen.
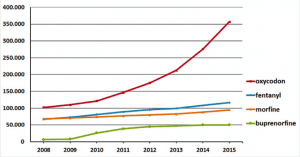 Echter, bewijs voor werkzaamheid van opioïde pijnmedicatie, zoals oxycodon, bij somatische onvoldoende verklaarde chronische pijn en SOLK-syndromen als fibromyalgie is er niet. Daarnaast geeft het gebruik van opioïde pijnmedicatie risico op bijwerkingen zoals sufheid, hoofdpijn, misselijkheid en obstipatie. Langetermijn gebruik geeft ook risico’s op verslaving, nadelige wisselwerking met andere medicijnen of niet-intentionele overdosering. Daarnaast zijn er aanwijzingen dat een SOLK behandeling waarbij patiënten zich juist bewust moeten worden van hun lichaam minder effectief is als hierbij in combinatie opioïde pijnmedicatie wordt gebruikt.
Echter, bewijs voor werkzaamheid van opioïde pijnmedicatie, zoals oxycodon, bij somatische onvoldoende verklaarde chronische pijn en SOLK-syndromen als fibromyalgie is er niet. Daarnaast geeft het gebruik van opioïde pijnmedicatie risico op bijwerkingen zoals sufheid, hoofdpijn, misselijkheid en obstipatie. Langetermijn gebruik geeft ook risico’s op verslaving, nadelige wisselwerking met andere medicijnen of niet-intentionele overdosering. Daarnaast zijn er aanwijzingen dat een SOLK behandeling waarbij patiënten zich juist bewust moeten worden van hun lichaam minder effectief is als hierbij in combinatie opioïde pijnmedicatie wordt gebruikt.
Detoxificatie van opioïden vindt vaak plaats in een multidisciplinair team. Dit blijkt in een eerder beschreven artikel op SOLK.nl succesvol te kunnen. Echter, een dergelijk intensief programma is vaak niet beschikbaar voor patiënten en hun artsen. Auteurs van de onderstaande studie onderzochten daarom of het ook mogelijk is om zonder een uitgebreid behandelprogramma met gedragsmatige interventies opioïden af te bouwen (Darnall e.a. 2018).
Patiënten met chronische pijn die in behandeling waren bij een ambulante pijnkliniek kregen van hun voorschrijvend arts educatie en een boekje over afbouw van opioïde pijnmedicatie (met de strekking: verlagen gezondheidsrisico’s, zonder toename van de pijn). Ze kregen de mogelijkheid opioïde pijnmedicatie af te gaan afbouwen in een tijdsperiode van vier maanden. Van de 110 patiënten die benaderd werden, wilden 82 (75%) patiënten meedoen. Alle deelnemende patiënten kregen een individueel afbouwschema. Een langzame afbouw werd aangeraden om onttrekkingssymptomen te voorkomen en patiënten vertrouwen te laten krijgen in het afbouwproces. De eerste maand werd de dosering maximaal twee keer verlaagd met 5%. In de drie maanden daarop werd er steeds maximaal 10% van de dosering per week afgebouwd. Patiënten werden minimaal maandelijks gezien door hun behandelaar. Er vonden geen andere specifieke interventies plaats.
De gemiddelde leeftijd van de patiënten die meededen was 51 jaar en 60% was vrouw. In totaal 38% van de patiënten lukte het niet het afbouwprogramma af te ronden. De aanwezigheid van co-morbide depressie was statistisch significant geassocieerd met drop-out. De 62% die het gehele afbouwprogramma wel afrondde, gebruikten mediaan al zes jaar opioïde pijnmedicatie. De mediane morfine equivalent daily dose (MEDD) was bij de aanvang van de studie 288 (153-587) mg. De mediane MEDD aan het eind van de studie was statistisch significant afgenomen tot 150 (54-248) mg. De kans op > 50% reductie in opioïde pijnmedicatie werd niet voorspeld door startdosering, ernst van de pijn, mate van disfunctioneren door de pijn of het aantal jaar gebruik van opioïde pijnstillers. Er wordt in het artikel niet gerapporteerd of dit resultaat op de langere termijn ook behouden bleef.
Auteurs concluderen dat een substantieel deel van de patiënten met chronische pijn vrijwillig mee wil doen aan afbouw van opioïde pijnmedicatie. Educatie en een langzame, per patiënt individueel afgestemd afbouwschema zijn hierbij van belang. Het vaak geopperde idee dat langdurig gebruik of hoge dosering alleen klinisch kan worden afgebouwd, lijkt dus op basis van deze studie niet te kloppen.
Darnall BD, Ziadni MS, Stieg RL, Mackey IG, Kao MC, Flood P. Patient-Centered Prescription Opioid Tapering in Community Outpatients With Chronic Pain. JAMA Intern Med. 2018 Feb 19.




